Cosa significa davvero stare bene dopo il tumore?
Quando si riceve una diagnosi di tumore del polmone, la prima preoccupazione è comprensibile: “Quanto vivrò?”
Ma con il progredire delle cure oncologiche, una seconda domanda sta diventando sempre più centrale: “Come vivrò?”
La medicina moderna non si occupa più soltanto di prolungare la sopravvivenza. Oggi l’obiettivo è garantire la migliore qualità possibile del tempo vissuto, indipendentemente dallo stadio della malattia o dal tipo di intervento chirurgico o di trattamento oncologico ricevuto.
Sopravvivenza e qualità della vita: due dimensioni diverse
Tradizionalmente, il successo di una terapia oncologica è stato misurato attraverso parametri come la sopravvivenza globale (Overall Survival), la sopravvivenza libera da recidiva (Recurrence-free Survival) o la risposta radiologica alla terapia.
Questi indicatori restano fondamentali. Tuttavia, non raccontano l’intera esperienza del paziente.
Due persone con la stessa diagnosi, stadio e tipologia di trattamento possono avere percorsi molto diversi:
• una può mantenere autonomia e tranquillità nelle normali attività quotidiane;
• un’altra può convivere con stanchezza marcata, dispnea (fiato corto), dolore o difficoltà psicologiche.
La differenza tra queste due esperienze è ciò che chiamiamo qualità di vita correlata alla salute (Health-Related Quality of Life, HRQoL).

La qualità di vita si misura
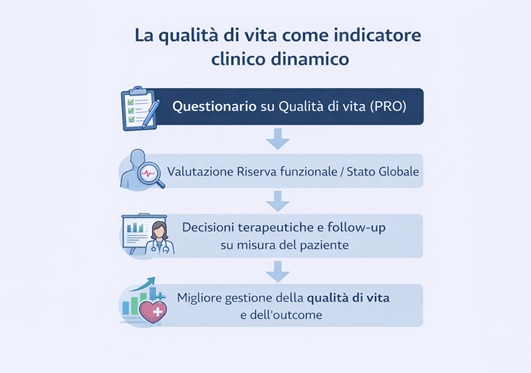
La qualità di vita non è un concetto astratto o puramente emotivo. In ambito oncologico viene valutata attraverso strumenti scientificamente validati chiamati Patient-Reported Outcomes (PROs).
Nel tumore del polmone vengono utilizzati questionari come:
• il QLQ-C30, che misura lo stato di salute globale, la funzione fisica, la capacità di svolgere attività quotidiane, la fatigue (fatica e stanchezza), il dolore e il funzionamento sociale (cioè la capacità di mantenere relazioni e attività nella vita quotidiana);
• il modulo LC13, specifico per sintomi respiratori come tosse e dispnea.
Questi strumenti consentono di trasformare l’esperienza soggettiva del paziente in dati clinici strutturati e “numeri” definiti all’interno di scale di sintomatologia minore o maggiore. Oggi l’integrazione dei PRO negli studi clinici e nella pratica assistenziale è considerata una componente essenziale della medicina oncologica moderna.
Perché la qualità di vita è importante anche dal punto di vista medico?
Negli ultimi anni è emerso un elemento particolarmente rilevante: la qualità di vita non descrive soltanto il benessere percepito, ma può fornire informazioni prognostiche.
Alcuni studi hanno dimostrato che parametri come funzione fisica, fatigue o stato di salute globale possono essere associati in modo indipendente all’andamento della malattia, sia negli stadi iniziali sia nelle fasi avanzate del tumore del polmone.
Questo non significa che sentirsi bene “protegga” dalla malattia. Significa piuttosto che la qualità di vita riflette lo stato complessivo dell’organismo: riserva funzionale, capacità di adattamento, livello di attività, eventuali condizioni di fragilità che possono predisporre ad una ricaduta, ecc..
In questo senso, la qualità di vita rappresenta un indicatore sintetico dello stato generale del paziente, utile per personalizzare il trattamento e il follow-up.
Qualità di vita negli stadi avanzati
Per i pazienti con malattia metastatica, la qualità di vita assume un significato ancora più centrale.
Le terapie moderne, comprese immunoterapie e terapie target, hanno modificato in modo significativo la storia naturale del tumore del polmone. Oggi molte persone convivono con la malattia per periodi più lunghi rispetto al passato e il tumore tende ad assumere le caratteristiche di una condizione cronica, da integrare nella quotidianità.
In questo scenario, l’obiettivo non è solo prolungare la sopravvivenza, ma farlo preservando il più possibile autonomia, energia e controllo dei sintomi. Per questo motivo, negli studi clinici più recenti la qualità di vita è diventata un endpoint fondamentale accanto alla sopravvivenza.
Il ruolo del paziente nel percorso di cura
La medicina oncologica contemporanea è sempre più orientata verso un modello partecipativo. Il paziente non è un soggetto passivo, ma parte attiva del percorso terapeutico.
La raccolta sistematica dei PRO consente di:
• identificare precocemente sintomi non riferiti spontaneamente;
• adattare la terapia in modo più personalizzato;
• migliorare la comunicazione medico–paziente;
• intervenire su aspetti come nutrizione, attività fisica e supporto psicologico.
Anche in ambito chirurgico, il coinvolgimento attivo del paziente si correla non solo a un migliore recupero post-operatorio, ma anche a una più accurata percezione dei sintomi e a una maggiore partecipazione ai traguardi terapeutici.
La fase della “survivorship”
Indipendentemente dallo stadio della malattia, molti pazienti attraversano una fase definita “survivorship” (o sopravvivenza): un periodo in cui la malattia è controllata o stabile, ma la vita è cambiata.
In questa fase, possono emergere nuove esigenze:
• gestione dei sintomi residui;
• adattamento alle terapie croniche;
• controllo dell’ansia legata ai follow-up;
• recupero funzionale dopo interventi o trattamenti intensivi.
Fattori come performance status, stato nutrizionale e livello di attività fisica possono influenzare in modo significativo la qualità della vita e l’evoluzione clinica nel tempo.
In questa fase, la qualità di vita assume un valore strategico: consente di identificare precocemente condizioni di fragilità, di modulare l’intensità del follow-up e di orientare interventi riabilitativi o di supporto. La “survivorship” non è quindi una fase “di attesa”, ma un periodo clinicamente attivo che richiede monitoraggio strutturato e attenzione multidimensionale e multidisciplinare.
Stare bene: un obiettivo condiviso
“Stare bene” dopo un tumore non coincide semplicemente con l’assenza di segni di malattia. Significa mantenere autonomia funzionale, adeguata tolleranza allo sforzo, stabilità dei sintomi e capacità di pianificare il proprio futuro con realismo e consapevolezza.
Questa rubrica nasce con l’obiettivo di analizzare, mese dopo mese, non solo le evidenze scientifiche che correlano la qualità di vita ai diversi outcome clinici, ma anche i fattori modificabili che la influenzano: gestione della fatigue e della dispnea dopo i trattamenti, significato del follow-up, controllo dell’ansia legata ai controlli periodici, impatto dell’attività fisica e della nutrizione, ruolo della cessazione del fumo.
Perché l’obiettivo della medicina oncologica non è esclusivamente il controllo della malattia, ma il mantenimento di una condizione funzionale e relazionale che consenta alla persona di vivere il tempo guadagnato con la maggiore pienezza possibile.
BIBLIOGRAFIA
Burden of lung cancer and application of patient-reported outcomes in the Western Pacific Region: a systematic analysis. Front Med (Lausanne). 2025 Dec 31;12:1700961
Effective use of PROs for survival prediction: Transformer-based modelling in NSCLC patients. Radiother Oncol. 2026 Feb 11:111441.
Patient’s Participation in Lung Cancer Surgical Treatment: The Role of Patient-Reported Outcomes and Advocacy. Surg Oncol Clin N Am. 2025 Oct;34(4):623-635
Health-Related Quality of Life in the Era of Immune Checkpoint Blockade: What Do Patient-Reported Outcomes Reveal? Cancers (Basel). 2025 Dec 7;17(24):3917
Patient-related factors in advanced lung cancer: A review of ECOG-PS, malnutrition, and sarcopenia. Respir Investig. 2025 Nov;63(6):1250-1261.

Dr. Giovanni Leuzzi
Division of Thoracic Surgery
Fondazione IRCCS Istituto Nazionale Tumori
Milan – Italy


