NSCLC – dai PDQ del NCI
Libreria NCBI. Un servizio della National Library of Medicine, National Institutes of Health (USA)
Non-Small Cell Lung Cancer Treatment (PDQ®) Patient Version, last updated 21 May 7, 2020
Trattamento del carcinoma polmonare non a piccole cellule NSCLC (PDQ®)
Versione per il paziente aggiornata al 15 giugno 2020
Autori:
Comitato editoriale PDQ per il trattamento degli adulti. – Pubblicato online: 24 aprile 2020.
Revisore scientifico della traduzione:
Dr. Gianfranco Buccheri
Questo riassunto delle informazioni sul cancro (PDQ) contiene informazioni aggiornate sul trattamento del carcinoma polmonare non a piccole cellule (NSCLC). Ha lo scopo di informare e aiutare i pazienti, le famiglie e gli operatori sanitari. Non fornisce linee guida o raccomandazioni formaliCarcinoma polmonare NSCLC per prendere decisioni in merito all’assistenza sanitaria.
Le commissioni editoriali redigono i PDQ e li tengono aggiornati. Queste commissioni sono composte da esperti nel trattamento del cancro e altre specialità legate al cancro. I riepiloghi vengono riesaminati regolarmente e vengono apportate modifiche in caso di nuove informazioni. La data su ciascun riepilogo (“Data ultima modifica”) è la data della modifica più recente. Le informazioni contenute in questo riassunto del paziente sono state tratte dalla versione professionale per il personale sanitario, che viene periodicamente rivista e aggiornata, se necessario, dal comitato editoriale per i PDQ.
Informazioni generali sul carcinoma polmonare non a piccole cellule
Punti chiave per questa sezione
• Il carcinoma polmonare non a piccole cellule (NSCLC)- non small cell lung carcer – è una malattia in cui si formano cellule maligne (cancro) nei tessuti polmonari.
• Esistono diversi tipi di carcinoma polmonare non a piccole cellule NSCLC.
• Il fumo è il principale fattore di rischio per il carcinoma polmonare non a piccole cellule.
• I sintomi del carcinoma polmonare non a piccole cellule comprendono tosse che non scompare e respiro affannoso.
• I test diagnostici preliminari al trattamento servono a valutare lo stadio di presentazione del NSCLC
• Se si sospetta un carcinoma polmonare, viene eseguita una biopsia.
• Alcuni fattori influenzano la prognosi (possibilità di controllo o guarigione della malattia) e le opzioni di trattamento.
• Per la maggior parte dei pazienti con tumore polmonare non a piccole cellule, gli attuali trattamenti non sono ancora in grado curare definitivamente il tumore.
Il carcinoma polmonare non a piccole cellule è una malattia in cui si formano cellule maligne (cancro) nei tessuti polmonari. I polmoni sono una coppia di organi respiratori a forma di cono che si trovano all’interno del torace. I polmoni portano ossigeno nel corpo mentre si inspira e rilasciano anidride carbonica, un prodotto di scarto delle cellule del corpo, mentre si espira. Ogni polmone ha sezioni chiamate lobi. Il polmone sinistro ha due lobi. Il polmone destro è leggermente più grande e ha tre lobi. Due tubi, chiamati bronchi, portano dalla trachea ai polmoni destro e sinistro. I bronchi sono talvolta coinvolti anche dal carcinoma polmonare. Piccole sacche d’aria, chiamate alveoli, e tubicini, chiamati bronchioli, compongono l’interno dei polmoni.
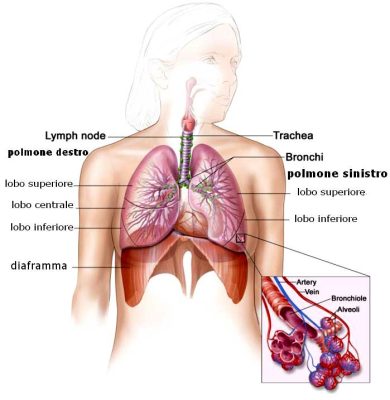
Anatomia del sistema respiratorio, che mostra la trachea ed entrambi i polmoni, i loro lobi e le vie respiratorie. Sono anche mostrati i linfonodi e il diaframma. L’ossigeno viene inalato nei polmoni e passa, attraverso le membrane sottili degli alveoli, nel flusso sanguigno
Una sottile membrana chiamata pleura copre l’esterno di ciascun polmone e riveste la parete interna della cavità toracica. Questa disposizione della pleura crea una sacca chiamata cavità pleurica . La cavità pleurica normalmente contiene una piccola quantità di liquido che aiuta i polmoni a muoversi agevolmente nel torace quando si respira. Esistono due tipi principali di carcinoma polmonare: carcinoma polmonare non a piccole cellule e carcinoma polmonare a piccole cellule .
Vedere i seguenti riepiloghi PDQ per ulteriori informazioni sul cancro del polmone:
• Trattamento del carcinoma polmonare a piccole cellule
• Tumori insoliti infantili
• Prevenzione del cancro al polmone
• Screening per il cancro al polmone
Esistono diversi tipi di carcinoma polmonare non a piccole cellule.
Ogni tipo di carcinoma polmonare non a piccole cellule ha diversi tipi di cellule cancerose. Le cellule tumorali crescono e si diffondono in diversi modi. I carcinomi del polmone non a piccole cellule sono classificati in base al tipo di cellule che li costituiscono ed in base a come esse appaiono al microscopio:
• Carcinoma a cellule squamose: tumore che si forma nelle cellule sottili e piatte che rivestono l’interno dei polmoni. Questo tumore è anche chiamato carcinoma epidermoide.
• Carcinoma a grandi cellule: un tumore che può iniziare in diversi tipi di grandi cellule.
• Adenocarcinoma: tumore che inizia nelle cellule che rivestono gli alveoli e producono delle sostanze come il muco .
Altri tipi meno comuni di carcinoma polmonare non a piccole cellule sono: tumore pleomorfo, carcinoide, carcinoma delle ghiandole salivari e carcinoma non classificato.
Il fumo è il principale fattore di rischio per il carcinoma polmonare non a piccole cellule.
Tutto ciò che aumenta le possibilità di contrarre una malattia è chiamato fattore di rischio. Avere un fattore di rischio non significa che si avrà il cancro; non avere fattori di rischio non significa che non si avrà il cancro.
I fattori di rischio per il carcinoma polmonare comprendono:
• Fumare sigarette, pipe o sigari, ora o in passato. Questo è il fattore di rischio più importante per il cancro ai polmoni. Prima nella vita una persona inizia a fumare, più spesso fuma e più anni fuma, maggiore è il rischio di cancro ai polmoni.
• Essere esposti al fumo passivo .
• Essere esposti ad amianto , arsenico , cromo, berillio, nichel, fuliggine o catrame sul posto di lavoro.
• Essere esposti alle radiazioni provenienti da: ◦ Radioterapia al seno o al torace. ◦ Radon in casa o sul posto di lavoro. ◦ Test di imaging come scansioni CT . ◦ Radiazione di bomba atomica.
• Vivere dove c’è inquinamento atmosferico.
• Avere una storia familiare di cancro ai polmoni.
• Essere infettati dal virus dell’immunodeficienza umana (HIV).
• Assumere integratori di beta carotene ed essere contemporaneamente un forte fumatore.
L‘età avanzata è il principale fattore di rischio per la maggior parte dei tumori. La possibilità di contrarre il cancro aumenta con l’età. Quando il fumo è combinato con altri fattori di rischio, aumenta ancora più il rischio di cancro ai polmoni.
I segni del carcinoma polmonare non a piccole cellule comprendono tosse che non scompare e respiro affannoso.
A volte il cancro ai polmoni non causa segni o sintomi . Può essere trovato durante una radiografia del torace eseguita per un’altra condizione.
Segni e sintomi possono essere causati dal cancro ai polmoni o da altre condizioni.
Verificare con il proprio medico se si ha uno o più dei seguenti sintomi:
• Disagio o dolore toracico.
• Una tosse che non scompare o peggiora nel tempo.
• Difficoltà respiratoria.
• Respiro sibilante.
• Sangue nell’espettorato (catarro eliminato con la tosse).
• Raucedine.
• Perdita di appetito.
• Perdita di peso senza motivo noto.
• Sentirsi molto stanco.
• Problemi di deglutizione.
• Gonfiore del viso e /o delle vene nel collo.
I test che esaminano i polmoni vengono utilizzati per diagnosticare e stadiare il carcinoma polmonare non a piccole cellule.
I test e le procedure per rilevare, diagnosticare e stadiare il carcinoma polmonare non a piccole cellule vengono spesso condotti contemporaneamente. Alcuni o tutti i seguenti test e procedure possono essere utilizzati:
• Esame fisico e storia clinica: un esame fisico del corpo per verificare i segni generali di nutrizione, incluso la ricerca di segni di malattia, come rigonfiamenti o qualsiasi altra cosa che sembra insolita. Verrà inoltre presa nota delle abitudini di salute del paziente, incluso il fumo, del lavoro, delle malattie e dei trattamenti passati.
• Test di laboratorio: procedure mediche che testano campioni di tessuti , sangue, urina o altre sostanze nel corpo. Questi test aiutano a diagnosticare la malattia, pianificare e controllare il trattamento o monitorare la malattia nel tempo.
• Radiografia del torace: una radiografia è un tipo di radiazione di energia che può attraversare il corpo e raggiungere la pellicola, creando un’immagine delle aree dell’interno del corpo.
• TC (TAC): una procedura che crea una serie di immagini dettagliate di aree all’interno del corpo, come il torace, prese da diverse angolazioni. Le immagini sono realizzate da un computer collegato a una macchina a raggi X. Un colorante può essere iniettato in una vena o ingerito per aiutare gli organi e i tessuti a presentarsi più chiaramente. Questa procedura è chiamata tomografia computerizzata (TC) o tomografia assiale computerizzata (TAC).
• Citologia dell’espettorato: una procedura in cui un patologo visualizza un campione di espettorato (catarro eliminato dai polmoni) al microscopio, per verificare la presenza di cellule tumorali.
• Toracentesi: rimozione di liquido contenuto nello spazio fra il rivestimento pleurico del torace e quello del polmone, usando un ago. Un patologo osserva il fluido al microscopio per cercare le cellule tumorali.
Se si sospetta un carcinoma polmonare, viene eseguita una biopsia.
Di solito viene utilizzata uno delle seguenti modalità bioetiche.
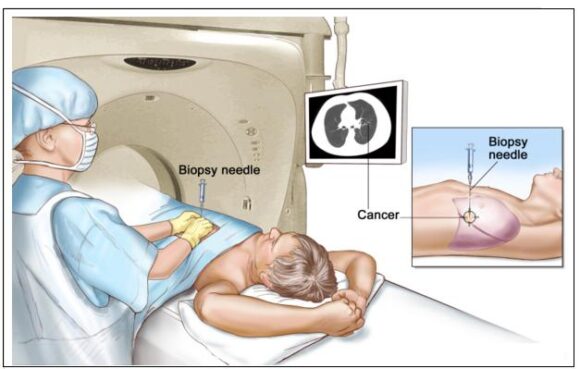 • Biopsia ad aspirazione con ago sottile (FNA) del polmone: rimozione di tessuto o fluido dal polmone mediante un ago sottile. Una scansione TC, ad ultrasuoni o un’altra procedura di imaging viene utilizzata per individuare il tessuto anormale o il fluido nel polmone. Una piccola incisione può essere praticata nella pelle attraverso cui l’ago per biopsia viene inserito nel tessuto o nel fluido anomalo. Un campione viene rimosso con l’ago e inviato al laboratorio. Un patologo quindi visualizza il campione al microscopio per cercare le cellule tumorali. Una radiografia del torace viene eseguita dopo la procedura per assicurarsi che non vi siano perdite d’aria dal polmone al torace.
• Biopsia ad aspirazione con ago sottile (FNA) del polmone: rimozione di tessuto o fluido dal polmone mediante un ago sottile. Una scansione TC, ad ultrasuoni o un’altra procedura di imaging viene utilizzata per individuare il tessuto anormale o il fluido nel polmone. Una piccola incisione può essere praticata nella pelle attraverso cui l’ago per biopsia viene inserito nel tessuto o nel fluido anomalo. Un campione viene rimosso con l’ago e inviato al laboratorio. Un patologo quindi visualizza il campione al microscopio per cercare le cellule tumorali. Una radiografia del torace viene eseguita dopo la procedura per assicurarsi che non vi siano perdite d’aria dal polmone al torace.
Informazioni generali NSCLCIl paziente giace su un tavolo che scorre attraverso la macchina per la tomografia computerizzata (CT). Le immagini radiografiche così ottenute aiutano il medico a vedere dove si trova il tessuto anormale nel polmone. Un ago per biopsia viene inserito, attraverso la parete toracica, nell’area del tessuto polmonare anormale. Un piccolo pezzo di tessuto viene rimosso attraverso l’ago e controllato al microscopio per verificare la presenza di cellule tumorali.
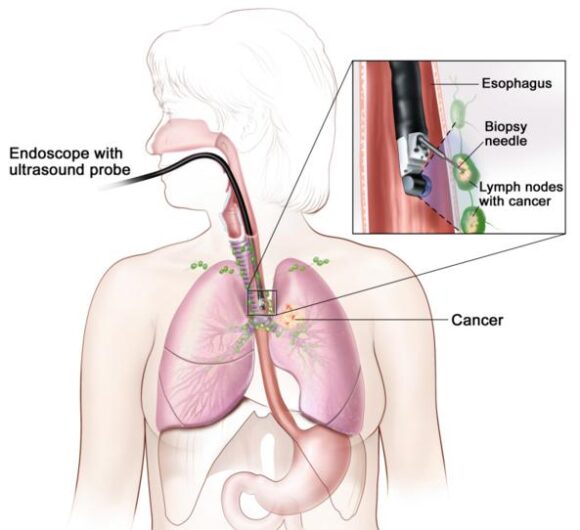 • Una ecografia endoscopica (EUS) è una ecografia ad ultrasuoni che può essere usata per guidare una biopsia per aspirazione del polmone, dei linfonodi , o di altre aree. EUS è una procedura in cui un endoscopio viene inserito nel corpo. Un endoscopio è uno strumento sottile simile a un tubo con una luce e una lente per la visualizzazione. Una sonda all’estremità dell’endoscopio viene utilizzata per far rimbalzare onde sonore ad alta energia (ultrasuoni) da tessuti o organi interni e creare echi. Gli echi formano un’immagine dei tessuti del corpo chiamata ecografia .
• Una ecografia endoscopica (EUS) è una ecografia ad ultrasuoni che può essere usata per guidare una biopsia per aspirazione del polmone, dei linfonodi , o di altre aree. EUS è una procedura in cui un endoscopio viene inserito nel corpo. Un endoscopio è uno strumento sottile simile a un tubo con una luce e una lente per la visualizzazione. Una sonda all’estremità dell’endoscopio viene utilizzata per far rimbalzare onde sonore ad alta energia (ultrasuoni) da tessuti o organi interni e creare echi. Gli echi formano un’immagine dei tessuti del corpo chiamata ecografia .
Biopsia endoscopica ad ultrasuoni con aspirazione ad ago sottile. Un endoscopio che ha una sonda ad ultrasuoni e un ago bioptico viene inserito attraverso la bocca nell’esofago. La sonda rimbalza le onde sonore dai tessuti del corpo per creare echi che formano un ecografia (immagine al computer) dei linfonodi vicino all’esofago. L’ecografia aiuta il medico a vedere dove posizionare l’ago per biopsia per rimuovere del tessuto dai linfonodi. Questo tessuto viene poi controllato al microscopio per verificare la presenza di cellule tumorali.
• Broncoscopia : una procedura per cercare all’interno della trachea e delle grandi vie aeree polmonari zone anomale. Un broncoscopio viene inserito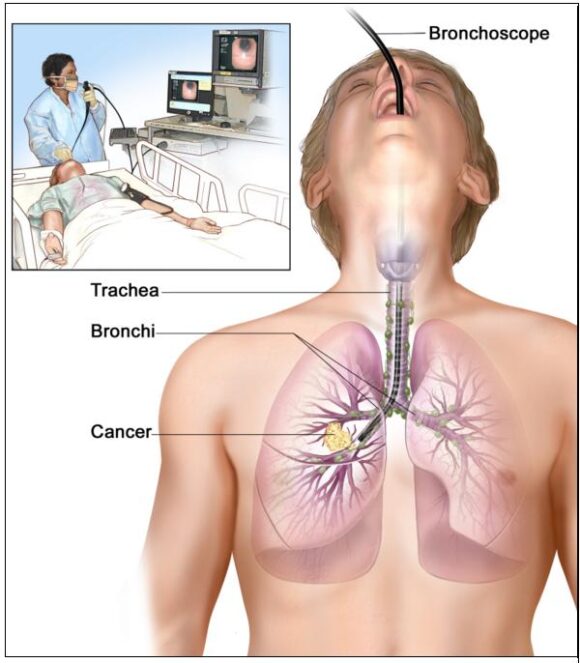 attraverso il naso o la bocca nella trachea e nei polmoni. Un broncoscopio è uno strumento sottile simile a un tubo con una luce e una lente per la visione. Può anche avere uno strumento per rimuovere dei campioni di tessuto, che vengono poi controllati al microscopio per verificare la presenza di cellule tumorali.
attraverso il naso o la bocca nella trachea e nei polmoni. Un broncoscopio è uno strumento sottile simile a un tubo con una luce e una lente per la visione. Può anche avere uno strumento per rimuovere dei campioni di tessuto, che vengono poi controllati al microscopio per verificare la presenza di cellule tumorali.
Broncoscopia. Un broncoscopio viene inserito attraverso la bocca, la trachea e i bronchi principali nel polmone, per cercare aree anomale. Un broncoscopio è uno strumento sottile simile a un tubo con una luce e una lente per la visione. Potrebbe anche avere un utensile da taglio. Campioni di tessuto possono essere prelevati per essere controllati al microscopio per verificare la presenza di cellule tumorali.
• Toracoscopia: una procedura chirurgica volta ad esaminare gli organi all’interno del torace per verificare la presenza di aree anomale. Un’incisione (taglio) viene praticata tra due costole e un toracoscopio viene inserito nel torace. Un toracoscopio è uno strumento sottile simile a un tubo con una luce e una lente per la visione. Può anche avere uno strumento per rimuovere campioni di tessuto o di linfonodi, che vengono controllati al microscopio per verificare la presenza di cellule tumorali. In alcuni casi, questa procedura viene utilizzata per rimuovere parte dell’esofago o del polmone. Se alcuni tessuti, organi o linfonodi non sono raggiungibili, può essere eseguita una toracotomia . In questa procedura, viene praticata un’incisione più grande tra le costole ed il torace viene aperto.
 • Mediastinoscopia: una procedura chirurgica per esaminare organi, tessuti e linfonodi tra i polmoni alla ricerca di aree anomale. Viene praticata un’incisione (taglio) nella parte superiore dello sterno e un mediastinoscopio viene inserito nel torace. Un mediastinoscopio è uno strumento sottile simile a un tubo con una luce e una lente per la visualizzazione. Può anche avere uno strumento per rimuovere i campioni di tessuto o di linfonodo, che vengono poi controllati al microscopio per verificare la presenza di cellule tumorali.
• Mediastinoscopia: una procedura chirurgica per esaminare organi, tessuti e linfonodi tra i polmoni alla ricerca di aree anomale. Viene praticata un’incisione (taglio) nella parte superiore dello sterno e un mediastinoscopio viene inserito nel torace. Un mediastinoscopio è uno strumento sottile simile a un tubo con una luce e una lente per la visualizzazione. Può anche avere uno strumento per rimuovere i campioni di tessuto o di linfonodo, che vengono poi controllati al microscopio per verificare la presenza di cellule tumorali.
Un mediastinoscopio, strumento sottile simile a un tubo con una luce e una lente per la visualizzazione che potrebbe anche avere un utensile da taglio, viene inserito nel torace attraverso un’incisione sopra lo sterno per cercare aree anomale tra i polmoni.I campioni di tessuto possono essere prelevati dai linfonodi sul lato destro del torace e controllati al microscopio per verificare la presenza di cellule tumorali. In una mediastinotomia anteriore (procedura Chamberlain), l’incisione viene eseguita accanto allo sterno per rimuovere campioni di tessuto dai linfonodi sul lato sinistro del torace.
• Mediastinotomia anteriore: una procedura chirurgica per esaminare organi e tessuti tra i polmoni e tra lo sterno e il cuore per aree anomale. Viene praticata un’incisione (taglio) vicino allo sterno e un mediastinoscopio viene inserito nel torace. Un mediastinoscopio è uno strumento sottile simile a un tubo con una luce e una lente per la visualizzazione. Può anche avere uno strumento per rimuovere i campioni di tessuto o linfonodo, che vengono controllati al microscopio per segni di cancro. Questa è anche chiamata procedura Chamberlain.
• Biopsia dei linfonodi: rimozione totale o parziale di un linfonodo. Un patologo visualizza il tessuto linfonodale al microscopio per verificare la presenza di cellule tumorali.
Una volta fatta la biopsia, uno o più dei seguenti test di laboratorio possono essere eseguiti per studiare i campioni di tessuto.
• Test molecolare: un test di laboratorio per verificare la presenza di determinati geni , proteine o altre molecole in un campione di tessuti, sangue o altri fluidi corporei. I test molecolari verificano alcuni cambiamenti genici o cromosomici che si verificano nel carcinoma polmonare non a piccole cellule.
• Immunoistochimica: un test di laboratorio che utilizza anticorpi per verificare la presenza di determinati antigeni ( marker ) in un campione di tessuto di un paziente. Gli anticorpi sono generalmente collegati a un enzima o a un colorante fluorescente. Dopo che gli anticorpi si legano a un antigene specifico nel campione di tessuto, l’enzima o il colorante viene attivato e l’antigene può quindi essere visto al microscopio. Questo tipo di test viene utilizzato per supportare la diagnosi di cancro e per distinguere un tipo di cancro da un altro tipo.
Alcuni fattori influenzano la prognosi (possibilità di guarigione o di controllo prolungato) e le opzioni di trattamento.
La prognosi e le opzioni di trattamento dipendono da quanto segue:
• Lo stadio del tumore (la dimensione del tumore e la sede, ovvero se se si trova solo nel polmone o si è diffuso in altre parti del corpo).
• Il tipo di cancro ai polmoni.
• Se il cancro ha mutazioni (cambiamenti) in alcuni geni, come il gene del recettore del fattore di crescita epidermico (EGFR) o il gene del linfoma chinasi anaplastico (ALK) .
• Se ci sono segni e sintomi come tosse o difficoltà respiratorie.
• La salute generale del paziente.
Per la maggior parte dei pazienti con carcinoma polmonare non a piccole cellule, gli attuali trattamenti non curano definitivamente il cancro.
Se si riceve una diagnosi di un carcinoma polmonare, è necessario prendere in considerazione la partecipazione a uno dei numerosi studi clinici condotti per migliorare il trattamento. Gli studi clinici si svolgono nella maggior parte del paese e sono aperti a pazienti in tutte gli stadi di sviluppo del carcinoma polmonare non a piccole cellule. Le informazioni sugli studi clinici in corso sono disponibili sul sito web dell’NCI .
Come e dove il NSCLC si diffonde nel corpo
Esistono tre modi in cui il cancro si diffonde nel corpo.
Il cancro può diffondersi da dove ha iniziato ad altre parti del corpo.
Quando il cancro si diffonde in un’altra parte del corpo, si chiama metastasi . Le cellule tumorali si staccano da dove sono nate (tumore primario) e viaggiano attraverso il sistema linfatico o il sangue.
• Sistema linfatico. Il tumore entra nel sistema linfatico, viaggia attraverso i vasi linfatici e forma un tumore ( tumore metastatico ) in un’altra parte del corpo.
• Sangue. Il tumore entra nel sangue, viaggia attraverso i vasi sanguigni e forma un tumore (tumore metastatico) in un’altra parte del corpo.
Il tumore metastatico è lo stesso tipo di tumore del tumore primario. Ad esempio, se il carcinoma polmonare non a piccole cellule si diffonde nel cervello, le cellule cancerose nel cervello sono in realtà cellule tumorali polmonari . La malattia è un carcinoma polmonare metastatico, non un tumore al cervello.
Il cancro può diffondersi attraverso i tessuti , il sistema linfatico e il sangue :
• Tessuti. Il cancro si diffonde da dove è iniziato crescendo nelle aree vicine.
• Sistema linfatico. Il cancro si diffonde da dove è iniziato entrando nel sistema linfatico. Il tumore viaggia attraverso i vasi linfatici verso altre parti del corpo.
• Sangue. Il cancro si diffonde da dove è iniziato entrando nel sangue. Il cancro viaggia attraverso i vasi sanguigni verso altre parti del corpo.
Metastasi: come si diffonde il cancro
Molte morti per cancro sono dovute alle metastasi, ovvero al processo per il quale parte del cancro lascia il tumore originale e si diffonde ad altri tessuti e organi. In tal caso, si parla di cancro metastatico. Questa animazione mostra come le cellule tumorali viaggiano dal luogo in cui si sono formate, per la prima volta, in altre parti del corpo.
Test diagnostici per il NSCLC
Stadi del carcinoma polmonare non a piccole cellule (NSCLC)
Punti chiave per questa sezione
• Dopo la diagnosi di tumore polmonare, vengono eseguiti vari test per scoprire se le cellule tumorali si sono diffuse all’interno dei polmoni e/o in altre parti del corpo.
• Esistono tre modi con cui il cancro si diffonde nel corpo.
• Il cancro può diffondersi da dove é iniziato ad altre parti del corpo.
• I seguenti stadi di malattia sono utilizzati per il carcinoma polmonare non a piccole cellule:
⇒ STADIO OCCULTO (NASCOSTO)
⇒ STADIO 0
⇒ STADIO I
⇒ STADIO II
⇒ STADIO III
⇒ STADIO IV
Dopo la diagnosi del carcinoma polmonare, vengono eseguiti dei test per scoprire se le cellule tumorali si sono diffuse all’interno dei polmoni o in altre parti del corpo (STADIAZIONE).
Il processo utilizzato per scoprire se il cancro si è diffuso all’interno dei polmoni o in altre parti del corpo è chiamato stadiazione . Le informazioni raccolte dal processo di stadiazione determinano lo stadio della malattia. È importante conoscere l’esatto stadio di malattia per poter pianificare il trattamento.
Alcuni dei test utilizzati per diagnosticare il carcinoma polmonare non a piccole cellule sono anche utilizzati per valutare lo stadio di malattia.
Altri test e procedure che possono essere utilizzati nel processo di stadiazione della malattia includono quanto segue:
MRI (risonanza magnetica): una procedura che utilizza un magnete, onde radio e un computer. Serve a realizzare una serie di immagini dettagliate di aree all’interno del corpo, come il cervello.
TC (TAC): una procedura che crea una serie di immagini dettagliate di aree all’interno del corpo, come cervello, addome e linfonodi, prese da diverse angolazioni. Le immagini sono realizzate da un computer collegato a una macchina a raggi X. Un colorante può essere iniettato in una vena o ingerito per un migliore visualizzazione degli organi interni e dei tessuti. Questa procedura è anche chiamata tomografia computerizzata (TC), o tomografia assiale computerizzata (TAC).
PET (tomografia a emissione di positroni): una procedura per trovare le cellule tumorali maligne nel corpo. Una piccola quantità di glucosio radioattivo (zucchero) viene iniettato in una vena. Lo scanner PET ruota attorno al corpo e crea un’immagine delle aree in cui il glucosio viene più utilizzato nel corpo. Le cellule tumorali maligne appaiono più luminose nell’immagine perché sono più attive e assorbono più glucosio rispetto alle cellule normali.
Scintigrafia ossea: una procedura per verificare la presenza di cellule in rapida divisione, come le cellule tumorali, nell’osso. Una piccola quantità di materiale radioattivo viene iniettato in una vena e viaggia attraverso il flusso sanguigno. Il materiale radioattivo si raccoglie nelle ossa dove è presente il cancro ed il suo accumulo viene rilevato da uno scanner.
Test di funzionalità polmonare (PFT): si tratta di un test per analizzare la normale funzionalità dei polmoni. Misura la quantità di aria che i polmoni possono trattenere e la velocità con cui l’aria entra e esce dai polmoni. Misura anche la quantità di ossigeno utilizzata e la quantità di anidride carbonica emessa durante la respirazione.
Aspirazione e biopsia del midollo osseo: rimozione di midollo osseo, sangue o anche di un piccolo pezzo di osso, che si ottiene inserendo un ago cavo nell’osso iliaco o lo sterno . Un patologo osserva il midollo osseo, il sangue e l’osso al microscopio per cercare la presenza di cellule cancerose.
Stadiazione del NSCLC
Stadiazione NSCLC : i seguenti stadi sono utilizzati per il carcinoma polmonare non a piccole cellule
Stadio occulto (ovvero del tumore primitivo non individuato)
Nella fase occulta (nascosta), il cancro non può essere individuato mediante imaging o broncoscopia . Le cellule tumorali si trovano nell’espettorato o nei lavaggi bronchiali (un campione di cellule prelevate dall’interno delle vie aeree che portano ai polmoni ). Il cancro può già essersi diffuso ad altre parti del corpo.
Stadio 0
Nello stadio 0 , si trovano cellule anomale nel rivestimento delle vie aeree. Queste cellule anormali possono diventare cancro e diffondersi nei tessuti normali vicini. Lo stadio 0 può essere un adenocarcinoma in situ (AIS) o un carcinoma a cellule squamose in situ (SCIS).
Stadio I
Nello stadio I, il cancro si è formato. La fase I è suddivisa nelle fasi IA e IB
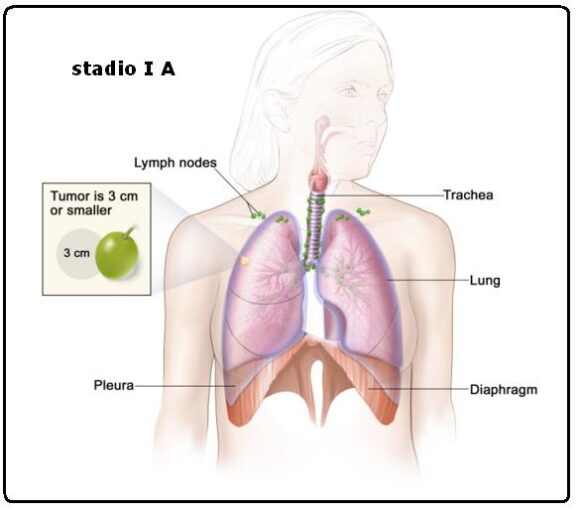
Stadio I A
Il tumore è solo nel polmone ed è di 3 centimetri o più piccolo. Il cancro non si è diffuso ai linfonodi .
Stadio I B
Il tumore è più grande di 3 centimetri ma non più grande di 4 centimetri. Il cancro non si è diffuso ai linfonodi; oppure il tumore è di 4 centimetri o più piccolo. Il cancro non si è diffuso ai linfonodi e si trova uno o più delle seguenti strutture : a) il bronco principale, ma non si è diffuso alla carena; e / o (b) la pleura viscerale, ovvero la membrana interna che copre il polmone; e / o (c) parte del polmone o l’intero polmone è collassato o ha polmonite (infiammazione del polmone)
oppure
• Il tumore è di 4 centimetri o più piccolo e si trova uno o più dei seguenti: » Il cancro si è diffuso ai bronchi principali , ma non alla carena .
»Il cancro si è diffuso allo strato più interno della membrana che copre il polmone (pleura viscerale).
» Parte del polmone o l’intero polmone sono collassati o hanno sviluppato polmonite .
• Il cancro non si è diffuso ai linfonodi.
Stadio II
Lo stadio II è diviso nelle fasi IIA e IIB.
Carcinoma polmonare in stadio IIA
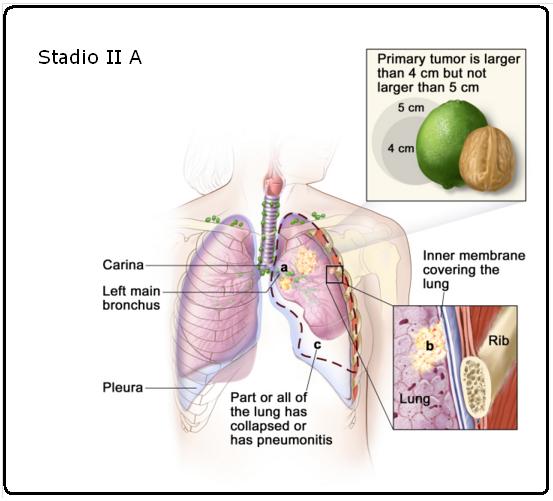
Il tumore è più grande di 4 centimetri ma non più grande di 5 centimetri. Il cancro non si è diffuso ai linfonodi e si possono trovare una o più delle seguenti condizioni: ◦ Il cancro si è diffuso ai bronchi principali , ma non si è diffuso alla carena .
◦ Il cancro si è diffuso allo strato più interno della membrana che copre il polmone (pleura viscerale).
Parte del polmone interessato dal cancro o l’intero polmone sono collassati o hanno sviluppato polmonite
Carcinoma polmonare in stadio IIB
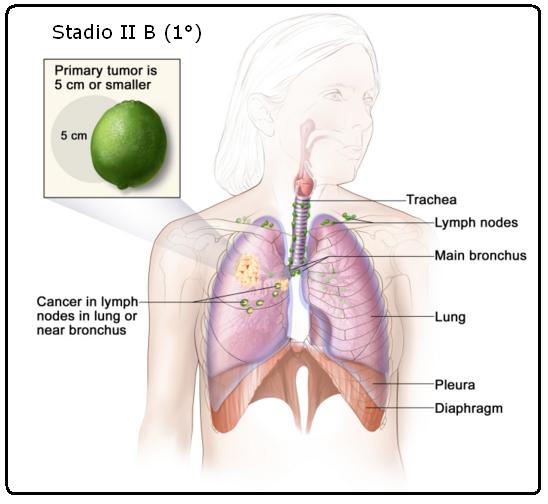
Il tumore è di 5 centimetri o più piccolo e si è diffuso ai linfonodi sullo stesso lato del torace del tumore primario. I linfonodi ammalati possono anche trovarsi nel polmone o vicino ai bronchi. Inoltre, è possibile riscontrare uno o più dei seguenti coinvolgimenti:
◦ Il cancro si è diffuso ai bronchi principali, ma non si è diffuso alla carena.
◦ Il cancro si è diffuso allo strato più interno della membrana che copre il polmone (pleura viscerale).
◦ Parte del polmone o l’intero polmone sono collassati o hanno sviluppato polmonite.
oppure
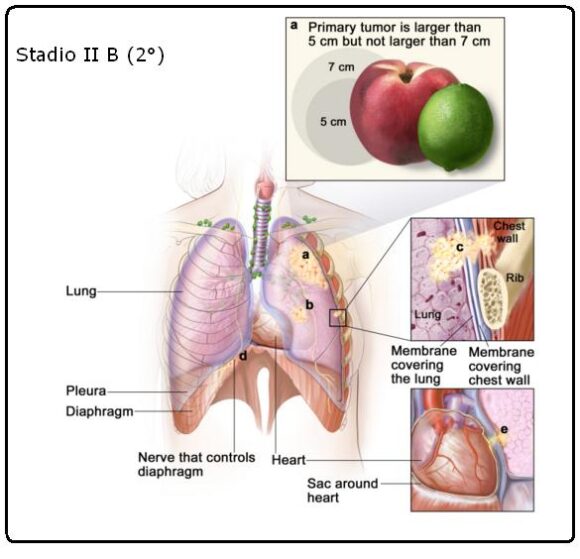
Il cancro non si è diffuso ai linfonodi e si trova una o più delle seguenti condizioni:
◦ Il tumore è più grande di 5 centimetri ma non più grande di 7 centimetri.
◦ Esistono uno o più tumori separati nello stesso lobo polmonare del tumore primario.
◦ Il cancro si è diffuso interessando: ▪ La membrana che riveste l’interno della parete toracica, pleura parietale.
▪ La parete toracica.
▪ Il nervo che controlla il diaframma (nervo frenico).
▪ Lo Strato esterno de tessuto che forma un sacco attorno al cuore (pericardio).
 Stadio III
Stadio III
Lo Stadio III è diviso negli stadi III A, III B e III C.
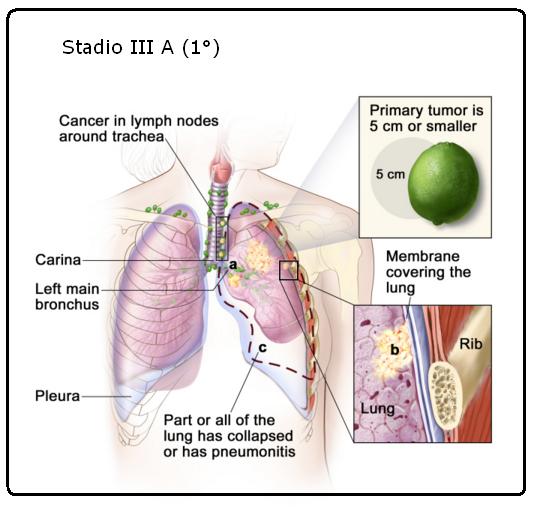
Stadio III A
Il tumore è di 5 centimetri o più piccolo e si è diffuso ai linfonodi sullo stesso lato del torace del tumore primario . I linfonodi con cancro si trovano intorno alla trachea o all’aorta o dove la trachea si divide nei bronchi (carena). Inoltre, è possibile trovare uno o più delle seguenti condizioni:
◦ Il cancro si è diffuso ai bronchi principali, ma non si è diffuso alla carena .
◦ Il cancro si è diffuso allo strato più interno della membrana che copre il polmone (pleura viscerale).
Parte del polmone o l’intero polmone sono collassati o hanno sviluppato polmonite
oppure
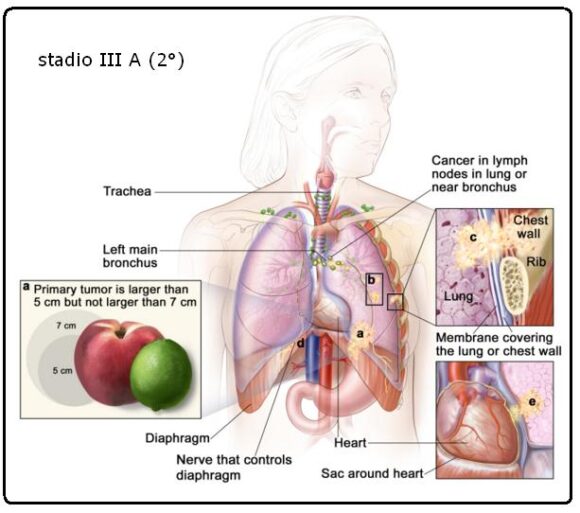
Il cancro si è diffuso ai linfonodi sullo stesso lato del torace del tumore primario. I linfonodi invasi dal cancro si trovano nel polmone o vicino ai bronchi. Inoltre, sono soddisfatti uno o più dei seguenti criteri:
◦ Il tumore è più grande di 5 centimetri ma non più grande di 7 centimetri.
◦ Esistono uno o più tumori separati nello stesso lobo polmonare del tumore primario.
◦ Il cancro si è diffuso a:
▪ La membrana che riveste l’interno della parete toracica (pleura viscerale).
▪ La parete toracica.
▪ Il nervo che controlla il diaframma (nervo frenico).
▪ Lo strato esterno del che circonda il cuore (pericardio).
oppure
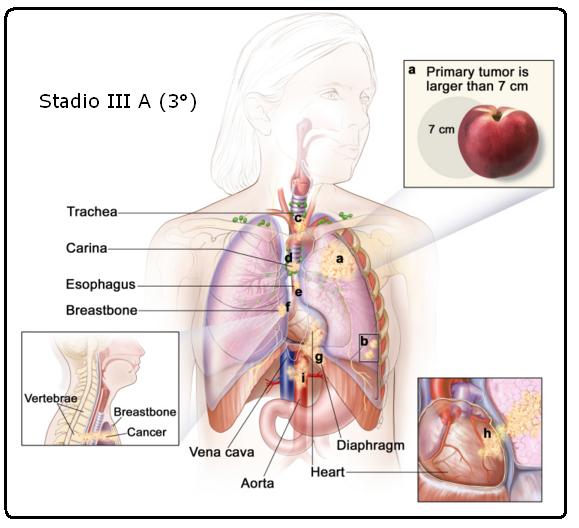
• Il cancro può essersi diffuso ai linfonodi sullo stesso lato del torace del tumore primario. I linfonodi ammalati sono nel polmone o vicino ai bronchi. Inoltre, sono soddisfatte una o più delle seguenti condizioni:
◦ Il tumore è più grande di 7 centimetri.
◦ Esistono uno o più tumori separati in un lobo diverso del polmone con il tumore primario.
◦ Il tumore è di qualsiasi dimensione e il cancro si è diffuso in uno dei seguenti organi:
▪ Trachea.
▪ Carina.
▪ Esofago .
▪ Osso o spina dorsale .
▪ Diaframma.
▪ Cuore.
▪ Principali vasi sanguigni che portano al o dal cuore (aorta o vena cava).
▪ Nervo che controlla la laringe (casella vocale).
Stadio III B

Il tumore è di 5 centimetri o più piccolo e si è diffuso ai linfonodi sopra la clavicola sullo stesso lato del torace del tumore primario o a qualsiasi linfonodo sul lato opposto del torace del tumore primario. Inoltre, è possibile trovare uno o più delle seguenti condizioni:
◦ Il cancro si è diffuso ai bronchi principali, ma non si è diffuso alla carena.
◦ Il cancro si è diffuso allo strato più interno della membrana che copre il polmone (pleura viscerale).
◦ Parte del polmone o l’intero polmone sono collassati o hanno sviluppato polmonite.
oppure

Il tumore può essere di qualsiasi dimensione si è diffuso ai linfonodi sullo stesso lato del torace del tumore primario. I linfonodi ammalati si trovano intorno alla trachea o all’aorta o dove la trachea si divide nei bronchi. Inoltre, si trovano uno o più delle seguenti condizioni:
◦ Esistono uno o più tumori separati nello stesso lobo o in un lobo diverso da quello che contiene il tumore primario.
◦ Il cancro si è diffuso a:
▪ La membrana che riveste l’interno della parete toracica (pleura viscerale).
▪ Parete toracica.
▪ Il nervo che controlla il diaframma (nervo frenico).
▪ Strato esterno del tessuto che riveste il cuore (epicardio).
▪ Trachea.
▪ Carina.
▪ Esofago.
▪ Osso o spina dorsale.
▪ Diaframma.
▪ Cuore.
▪ Principali vasi sanguigni che portano al o dal cuore (aorta o vena cava).
▪ Nervo che controlla la laringe (corda vocale).
Stadio III C
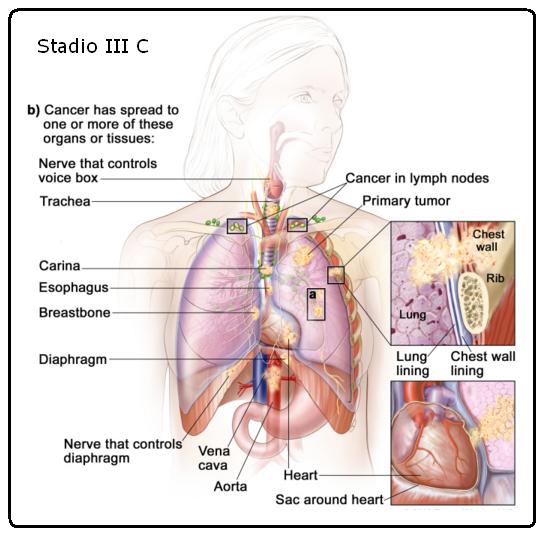
Il tumore può essere di qualsiasi dimensione e si è diffuso ai linfonodi sopra la clavicola sullo stesso lato del torace del tumore primario o ai linfonodi sul lato opposto del torace. Inoltre, sono soddisfatte una o più delle seguenti condizioni:
◦ Esistono uno o più tumori separati nello stesso lobo o in un lobo diverso del polmone rispetto al tumore primario.
◦ Il cancro si è diffuso a:
▪ La membrana che riveste l’interno della parete toracica Pleura viscerale).
▪ La parete toracica.
▪ Il nervo che controlla il diaframma.
▪ Lo strato esterno del tessuto che avvolge il cuore pericardio).
▪ Trachea.
▪ Carena.
▪ Esofago.
▪ Osso o spina dorsale.
▪ Diaframma.
▪ Cuore.
▪ Principali vasi sanguigni che portano al o dal cuore (aorta o vena cava).
▪ Nervo che controlla la laringe (corda vocale).
Your Content Goes Here
Panoramica delle opzioni di trattamento per il NSCLC
Punti chiave per questa sezione
• Esistono diversi tipi di trattamento per i pazienti con carcinoma polmonare non a piccole cellule.
• Vengono utilizzati dieci tipi di trattamento standard:
CHIRURGIA , RADIOTERAPIA, CHEMIOTERAPIA, TERAPIA MIRATA, IMMUNOTERAPIA, TERAPIA LASER, TERAPIA FOTODINAMICA (PDT), CRIOCHIRURGIA, ELETTROCAUTERIZZAZIONE, VIGILE ATTESA
• Nuovi tipi di trattamento, che sono in fase di sperimentazione clinica, sono:
◦ chemioprevenzione
◦ radiosensibilizzanti
◦ Nuove combinazioni
• Il trattamento per il carcinoma polmonare non a piccole cellule può causare effetti indesiderati.
• I pazienti potrebbero voler pensare di prendere parte a una sperimentazione clinica.
• I pazienti possono accedere a studi clinici prima, durante o dopo l’inizio del trattamento del loro cancro.
• Potrebbero essere necessari visite ed esami di follow-up.
Esistono diversi tipi di trattamento per i pazienti con carcinoma polmonare non a piccole cellule.
Sono disponibili diversi tipi di trattamento per pazienti con carcinoma polmonare non a piccole cellule . Alcuni trattamenti sono standard (il trattamento attualmente utilizzato) e alcuni sono in fase di test negli studi clinici. Gli studi clinici sono studi di ricerca intesi a migliorare i trattamenti attuali o ad ottenere informazioni su nuovi trattamenti per i pazienti. Quando gli studi clinici dimostrano che un nuovo trattamento è migliore del trattamento standard, il nuovo trattamento può diventare il trattamento standard. I pazienti potrebbero desiderare di prendere parte a una sperimentazione clinica. Alcuni studi clinici sono aperti solo ai pazienti che non hanno iniziato il trattamento.
Quattro tipi di interventi chirurgici sono usati per trattare il cancro ai polmoni
Resezione “a cuneo”
rimozione del tumore e di parte del tessuto normale che lo circonda. Quando viene prelevata una quantità leggermente maggiore di tessuto, si parla di resezione segmentaria
Lobectomia: rimozione chirurgica di un intero lobo (sezione) del polmone.
Pneumonectomia : rimozione dell’intero polmone.


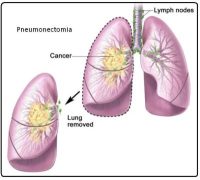
Resezione del manicotto: rimozione del tumore e di una parte del del bronco.
Dopo che il chirurgo ha rimosso tutto il tumore visualizzabile al momento dell’intervento, alcuni pazienti possono ricevere la chemioterapia o la radioterapia, dopo l’intervento chirurgico, per tentare di uccidere tutte le cellule tumorali rimaste.
Il trattamento somministrato dopo l’intervento chirurgico, per ridurre il rischio di recidiva del tumore, si chiama terapia adiuvante.
Pneumectomia: intervento che consiste nella rimozione dell’intero polmone.
Resezione a manicotto: intervento che serve a rimuovere una parte del bronco che non sarebbe inclusa nella lobectomia o pneumectomia.
Anche qualora il chirurgo dovesse rimuovere tutto il tumore visibile al momento dell’intervento, alcuni pazienti possono essere sottoposti ad una chemioterapia o radioterapia post-intervento al fine di uccidere eventuali cellule tumorali rimaste. La terapia somministrata dopo un intervento chirurgico (per ridurre il rischio di recidiva) si chiama terapia adiuvante.
La radioterapia è un trattamento antitumorale che utilizza radiazioni ad alta energia o altri tipi di radiazioni per uccidere le cellule tumorali o impedirne la crescita. Esistono due tipi di radioterapia:
• La radioterapia esterna utilizza una macchina posta all’esterno del corpo per inviare radiazioni verso l’area del corpo che contiene il cancro.
• La radioterapia interna utilizza una sostanza radioattiva sigillata in aghi, semi , fili o cateteri che vengono posizionati direttamente dentro il corpo, vicino al tumore.
La radioterapia corporea stereotassica è un tipo di radioterapia esterna. Apparecchiature speciali vengono utilizzate per posizionare il paziente nella stessa posizione per ciascuna seduta di trattamento. Una volta al giorno per diversi giorni, una apparecchiatura per emissione radiazioni invia una dose di radiazioni più grande del solito, direttamente sul tumore. Avendo il paziente la stessa posizione per ogni trattamento, ci sono meno danni ai tessuti sani vicini. Questa procedura è anche chiamata radioterapia stereotassica a raggi esterni e radioterapia stereotassica.
La radiochirurgia stereotassica è un tipo di radioterapia esterna utilizzata per il trattamento del cancro del polmone che si è diffuso al cervello. Viene utilizzata una apparecchiatura per l’emissione delle radiazione che ha struttura rigida, appositamente studiata per mantenere ferma la testa durante il trattamento con radiazioni. Si invia così una singola grande dose di radiazioni direttamente al tumore contenuto nel cervello. Questa procedura non comporta un intervento chirurgico. Si chiama anche radiochirurgia stereotassica, radiochirurgia e chirurgia radiante.
Per i tumori delle vie aeree, le radiazioni vengono trasmesse direttamente al tumore attraverso un endoscopio .
Il modo in cui viene somministrata la radioterapia dipende dal tipo e dallo stadio del tumore in trattamento. Dipende anche da dove si trova il cancro. La radioterapia esterna e interna viene utilizzata per trattare il carcinoma polmonare non a piccole cellule.
Chemioterapia
La chemioterapia è un trattamento del cancro che utilizza farmaci per fermare la crescita delle cellule tumorali, uccidendo le cellule o impedendole di dividersi.
Quando la chemioterapia viene presa per via orale o iniettata in una vena o in muscolo, i farmaci entrano nel flusso sanguigno e possono raggiungere le cellule tumorali in tutto il corpo ( chemioterapia sistemica).
Quando la chemioterapia viene inserita direttamente nel liquido cerebrospinale, in un organo o in una cavità del corpo come l’ addome , i farmaci colpiscono principalmente le cellule tumorali in quelle aree ( chemioterapia regionale).
Il modo in cui viene somministrata la chemioterapia dipende dal tipo istologico e dallo stadio del tumore in trattamento.
Vedere Farmaci approvati per il carcinoma polmonare non a piccole cellule per ulteriori informazioni.
La terapia mirata è un tipo di trattamento che utilizza farmaci o altre sostanze per attaccare specifiche proteine delle cellule tumorali. Le terapie mirate di solito causano meno danni alle cellule normali rispetto alla chemioterapia o alla radioterapia. Gli anticorpi monoclonali e gli inibitori della tirosina chinasi sono i due principali tipi di terapia mirata utilizzati per il trattamento del carcinoma polmonare avanzato , metastatico o ricorrente non a piccole cellule.
Anticorpi monoclonali
La terapia con anticorpi monoclonali è un trattamento antitumorale che utilizza anticorpi prodotti in laboratorio da un singolo tipo di cellula del sistema immunitario . Questi anticorpi possono identificare sostanze sulle cellule tumorali o sostanze normali nel sangue o nei tessuti che possono favorire la crescita delle cellule tumorali. Gli anticorpi si attaccano a quelle sostanze e uccidono le cellule tumorali, bloccano la loro crescita o impediscono loro di diffondersi. Gli anticorpi monoclonali vengono somministrati per infusione . Possono essere usati da soli o per trasportare droghe, tossine o materiale radioattivo direttamente nelle cellule tumorali.
Esistono diversi tipi di terapia con anticorpi monoclonali:
• Terapia con inibitori del fattore di crescita endoteliale vascolare (VEGF): le cellule tumorali producono una sostanza chiamata VEGF , che provoca la formazione di nuovi vasi sanguigni ( angiogenesi ) e aiuta la crescita del cancro. Gli inibitori del VEGF bloccano il VEGF e impediscono la formazione di nuovi vasi sanguigni. Questo può uccidere le cellule tumorali perché hanno bisogno di nuovi vasi sanguigni per crescere. Bevacizumab e Ramucirumab sono inibitori del VEGF e inibitori dell’angiogenesi .
• Terapia con inibitori del recettore del fattore di crescita epidermico (EGFR) : gli EGFR sono proteine presenti sulla superficie di alcune cellule, comprese le cellule tumorali. Il fattore di crescita epidermico si attacca all’EGFR sulla superficie della cellula e provoca la crescita e la divisione delle cellule. Gli inibitori dell’EGFR bloccano il recettore e impediscono al fattore di crescita epidermico di attaccarsi alla cellula tumorale. Ciò impedisce alla cellula tumorale di crescere e dividersi. Cetuximab e necitumumab sono inibitori dell’EGFR.
Inibitori della tirosina chinasi
Gli inibitori della tirosina chinasi sono farmaci caratterizzati da piccole molecole che attraversano la membrana cellulare e agiscono all’interno delle cellule tumorali per bloccare i segnali di crescita e divisione delle cellule tumorali. Alcuni inibitori della tirosina chinasi hanno anche effetti inibitori dell’angiogenesi.
Esistono diversi tipi di inibitori della tirosina chinasi:
• Inibitori della tirosina chinasi del recettore del fattore di crescita epidermico (EGFR): gli EGFR sono proteine presenti sulla superficie e all’interno di alcune cellule, comprese le cellule tumorali. Il fattore di crescita epidermico si attacca all’EGFR all’interno della cellula e invia segnali all’area tirosina chinasi della cellula, che dice alla cellula di crescere e dividere. Gli inibitori della tirosina chinasi EGFR fermano questi segnali e impediscono alla cellula cancerosa di crescere e dividersi. Erlotinib , gefitinib , afatinib e osimertinib sono tipi di inibitori della tirosin-chinasi EGFR. Alcuni di questi farmaci funzionano meglio quando c’è anche una mutazione (cambiamento) nel gene EGFR .
• Inibitori della chinasi che colpiscono le cellule con alcuni cambiamenti genetici:
◦ Dabrafenib è usato per bloccare la catena di proteine prodotte dal gene BRAF.
◦ Trametinib è usato per per bloccare la catena di proteine prodotte dal gene MEK.
◦ Crizotinib e entrectinib sono usati per bloccare la catena di proteine prodotte dai geni ALK e ROS1.
◦ Ceritinib , alectinib, brigantin e lorlatinib sono usati per bloccare la catena di proteine prodotte dal gene ALK .
◦ Larotrectinib e entrectinib sono usati per bloccare la catena di proteine prodotte dalle fusioni geniche NTRK1 , NTRK2 e NTRK3 .
Vedere Farmaci approvati per il carcinoma polmonare non a piccole cellule per ulteriori informazioni.
L’immunoterapia è un trattamento che utilizza il sistema immunitario del paziente per combattere il cancro. Le sostanze prodotte dall’organismo o prodotte in laboratorio vengono utilizzate per potenziare, dirigere o ripristinare le difese naturali dell’organismo contro il cancro. Questo tipo di trattamento del cancro è anche chiamato bioterapia o terapia biologica. La terapia con inibitori del checkpoint immunitario è un tipo di immunoterapia utilizzata per il trattamento di alcuni pazienti con carcinoma polmonare avanzato non a piccole cellule. I diversi tipi di terapia con inibitori del checkpoint immunitario sono:
• Terapia con inibitori di PD-1 e PD-L1: PD-1 è una proteina presente sulla superficie delle cellule T che aiuta a tenere sotto controllo le risposte immunitarie del corpo. PD-L1 è una proteina presente in alcuni tipi di cellule tumorali. Quando il PD-1 si attacca al PD-L1, impedisce alla cellula T di uccidere la cellula cancerosa. Gli inibitori PD-1 e PD-L1 impediscono alle proteine PD-1 e PD-L1 di legarsi l’una all’altra. Ciò consente alle cellule T di uccidere le cellule tumorali. Pembrolizumab e nivolumab sono tipi di inibitori della PD-1. Atezolizumab e durvalumab sono tipi di inibitori della PD-L1.
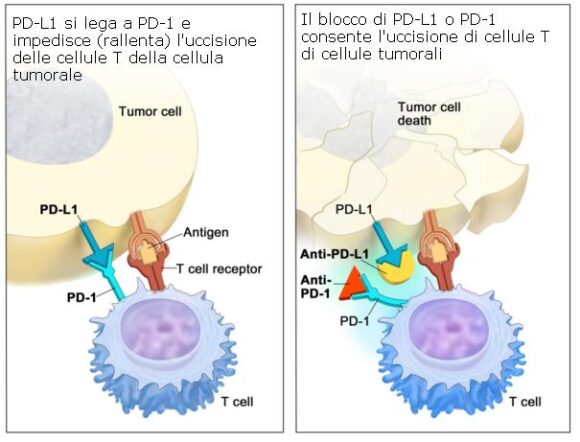
Inibitori del checkpoint immunitario
L’immunoterapia utilizza il sistema immunitario per combattere il cancro. Questa animazione spiega un tipo di immunoterapia che utilizza inibitori del checkpoint immunitario per curare il cancro.
v. Video, cliccando sull’immagine
Vedere Farmaci approvati per il carcinoma polmonare non a piccole cellule per ulteriori informazioni.
Terapia laser
La terapia laser è un trattamento del cancro che utilizza un raggio laser (un fascio stretto di luce intensa) per uccidere le cellule tumorali.
Terapia fotodinamica (PDT)
La terapia fotodinamica (PDT) è un trattamento del cancro che utilizza un farmaco e un certo tipo di luce laser per uccidere le cellule tumorali. Un farmaco che non è attivo fino a quando non viene esposto alla luce viene iniettato in una vena. Il farmaco raccoglie più nelle cellule tumorali che nelle cellule normali. I tubi a fibre ottiche vengono quindi utilizzati per trasportare la luce laser sulle cellule tumorali, dove il farmaco diventa attivo e uccide le cellule. La terapia fotodinamica provoca pochi danni ai tessuti sani. È usata principalmente per trattare i tumori sopra o appena sotto la pelle o nel rivestimento degli organi interni. Quando il tumore si trova nelle vie aeree, la PDT viene somministrata direttamente al tumore attraverso un endoscopio.
La criochirurgia
La criochirurgia è un trattamento che utilizza uno strumento per congelare e distruggere tessuti anormali , come il carcinoma in situ . Questo tipo di trattamento è anche chiamato crioterapia. Per i tumori delle vie aeree, la criochirurgia viene eseguita attraverso un endoscopio.
Elettrocauterizzazione
L’elettrocauterizzazione è un trattamento che utilizza una sonda o un ago riscaldato da una corrente elettrica per distruggere il tessuto anormale. Per i tumori delle vie aeree, l’elettrocauterizzazione viene eseguita attraverso un endoscopio.
Vigile attesa
L’attesa vigile consiste nel monitorare attentamente le condizioni del paziente senza dare alcun trattamento fino a quando compaiono o cambiano alcuni segni o sintomi. Ciò può essere fatto in alcuni rari casi di carcinoma polmonare non a piccole cellule.
Trattamento del NSCLC per stadi di malattia
Il trattamento del carcinoma polmonare occulto non a piccole cellule dipende dallo stadio della malattia. I tumori occulti si trovano spesso in una fase precoce (il tumore è solo nel polmone ) e talvolta possono essere curati con un intervento chirurgico .
Utilizza la ricerca di studi clinici per trovare studi clinici sul cancro supportati da NCI che accettano pazienti. Puoi cercare studi basati sul tipo di tumore, sull’età del paziente e su dove vengono condotti gli studi. Sono inoltre disponibili informazioni generali sugli studi clinici.
Puoi anche chiedere che ALCASE cerchi la sperimentazione adatta a te.
Il trattamento della stadio 0 può includere quanto segue:
• Chirurgia (resezione del cuneo o resezione segmentaria).
• Terapia fotodinamica , elettrocauterizzazione , criochirurgia o chirurgia laser per tumori all’interno o in prossimità dei bronchi.
Utilizza la ricerca di studi clinici per trovare studi clinici sul cancro supportati da NCI che accettano pazienti. Puoi cercare studi basati sul tipo di tumore, sull’età del paziente e su dove vengono condotti gli studi. Sono inoltre disponibili informazioni generali sugli studi clinici.
Puoi anche chiedere che ALCASE cerchi la sperimentazione adatta a te.
Il trattamento del carcinoma polmonare non a piccole cellule allo stadio IA e del carcinoma polmonare non a piccole cellule allo stadio IB può comprendere quanto segue:
• Chirurgia (resezione a cuneo, resezione segmentaria, resezione del manicotto o lobectomia).
• Radioterapia esterna , inclusa la radioterapia corporea stereotassica per i pazienti che non possono essere sottoposti a intervento chirurgico o scegliere di non sottoporsi ad intervento chirurgico.
• Una sperimentazione clinica di chemioterapia o radioterapia a seguito di un intervento chirurgico.
• Uno studio clinico di trattamento somministrato attraverso un endoscopio , come la terapia fotodinamica (PDT).
• Una sperimentazione clinica di chirurgia seguita da chemioprevenzione .
Utilizza la ricerca di studi clinici per trovare studi clinici sul cancro supportati da NCI che accettano pazienti. Puoi cercare studi basati sul tipo di tumore, sull’età del paziente e su dove vengono condotti gli studi. Sono inoltre disponibili informazioni generali sugli studi clinici.
Puoi anche chiedere che ALCASE cerchi la sperimentazione adatta a te.
Il trattamento del carcinoma polmonare non a piccole cellule allo stadio IIA e del carcinoma polmonare non a piccole cellule allo stadio IIB può comprendere quanto segue:
• Chirurgia (resezione del cuneo, resezione segmentaria, resezione del manicotto, lobectomia o pneumonectomia ).
• Chemioterapia seguita da un intervento chirurgico.
• Chirurgia seguita da chemioterapia.
• Radioterapia esterna per pazienti che non possono essere sottoposti a intervento chirurgico. • Una sperimentazione clinica di radioterapia a seguito di un intervento chirurgico.
Utilizza la ricerca di studi clinici per trovare studi clinici sul cancro supportati da NCI che accettano pazienti. Puoi cercare studi basati sul tipo di tumore, sull’età del paziente e su dove vengono condotti gli studi. Sono inoltre disponibili informazioni generali sugli studi clinici.
Puoi anche chiedere che ALCASE cerchi la sperimentazione adatta a te.
Il trattamento del carcinoma polmonare non a piccole cellule allo stadio IIIB e del carcinoma polmonare non a piccole cellule allo stadio IIIC può comprendere quanto segue:
• Chemioterapia seguita da radioterapia esterna .
• Chemioterapia e radioterapia somministrate come trattamenti separati nello stesso periodo di tempo.
• Chemioterapia e radioterapia somministrate come trattamenti separati nello stesso periodo di tempo, con la dose di radioterapia che aumenta con il tempo.
• Chemioterapia e radioterapia somministrate come trattamenti separati nello stesso periodo di tempo. La sola chemioterapia viene somministrata prima o dopo questi trattamenti.
• Chemioterapia e radioterapia seguite da immunoterapia con un inibitore del checkpoint immunitario, come durvalumab.
• Radioterapia esterna da sola per pazienti che non possono essere trattati con chemioterapia.
• Radioterapia esterna come terapia palliativa, per alleviare i sintomi e migliorare la qualità della vita.
• Terapia laser e / o radioterapia interna per alleviare i sintomi e migliorare la qualità della vita.
• Studi clinici di nuove modalità di somministrazione della radioterapia esterna (tempi e modalità).
• Una sperimentazione clinica di chemioterapia e radioterapia combinata con un radiosensibilizzatore.
• Studi clinici di terapia mirata combinati con chemioterapia e radioterapia.
Per ulteriori informazioni sulla terapia di supporto per segni e sintomi come tosse, mancanza di respiro e dolore toracico, consultare i seguenti riepiloghi PDQ:
• Sindromi Cardiopolmonari
• Dolore al cancro
Utilizza la ricerca di studi clinici per trovare studi clinici sul cancro supportati da NCI che accettano pazienti. Puoi cercare studi basati sul tipo di tumore, sull’età del paziente e su dove vengono condotti gli studi. Sono inoltre disponibili informazioni generali sugli studi clinici.
Puoi anche chiedere che ALCASE cerchi la sperimentazione adatta a te.
Il trattamento del carcinoma polmonare non a piccole cellule allo stadio IIIB e del carcinoma polmonare non a piccole cellule allo stadio IIIC può comprendere quanto segue:
• Chemioterapia seguita da radioterapia esterna .
• Chemioterapia e radioterapia somministrate come trattamenti separati nello stesso periodo di tempo.
• Chemioterapia e radioterapia somministrate come trattamenti separati nello stesso periodo di tempo, con la dose di radioterapia che aumenta con il tempo.
• Chemioterapia e radioterapia somministrate come trattamenti separati nello stesso periodo di tempo. La sola chemioterapia viene somministrata prima o dopo questi trattamenti.
• Chemioterapia e radioterapia seguite da immunoterapia con un inibitore del checkpoint immunitario, come durvalumab.
• Radioterapia esterna da sola per pazienti che non possono essere trattati con chemioterapia.
• Radioterapia esterna come terapia palliativa, per alleviare i sintomi e migliorare la qualità della vita.
• Terapia laser e / o radioterapia interna per alleviare i sintomi e migliorare la qualità della vita.
• Studi clinici di nuove modalità di somministrazione della radioterapia esterna (tempi e modalità).
• Una sperimentazione clinica di chemioterapia e radioterapia combinata con un radiosensibilizzatore.
• Studi clinici di terapia mirata combinati con chemioterapia e radioterapia.
Per ulteriori informazioni sulla terapia di supporto per segni e sintomi come tosse, mancanza di respiro e dolore toracico, consultare i seguenti riepiloghi PDQ:
• Sindromi Cardiopolmonari
• Dolore al cancro
Utilizza la ricerca di studi clinici per trovare studi clinici sul cancro supportati da NCI che accettano pazienti. Puoi cercare studi basati sul tipo di tumore, sull’età del paziente e su dove vengono condotti gli studi. Sono inoltre disponibili informazioni generali sugli studi clinici.
Puoi anche chiedere che ALCASE cerchi la sperimentazione adatta a te.
Il trattamento del carcinoma polmonare non a piccole cellule in stadio IV di nuova diagnosi , recidivato e ricorrente può comprendere quanto segue:
• Chemioterapia di combinazione.
• Chemioterapia combinata e terapia mirata con un anticorpo monoclonale , come bevacizumab , cetuximab o necitumumab.
• Chemioterapia di combinazione seguita da più chemioterapia come terapia di mantenimento per aiutare a prevenire la progressione del cancro.
• Terapia mirata con un inibitore della tirosina chinasi recettore del fattore di crescita epidermico (EGFR) , come osimertinib, gefitinib , erlotinib o afatinib .
• Terapia mirata con un inibitore del linfoma chinasi anaplastico (ALK), come alectinib, crizotinib , ceritinib , brigatinib o lorlatinib.
• Terapia mirata con un inibitore del BRAF o un inibitore del MEK, come dabrafenib o trametinib
• Terapia mirata con crizotinib e entrectinib per fermare la produzione di proteine dai geni ALK e ROS1.
• Terapia mirata con un inibitore NTRK, come larotrectinib.
• Immunoterapia con un inibitore del checkpoint immunitario, come pembrolizumab , con o senza chemioterapia .
• Terapia laser e / o radioterapia interna per tumori che bloccano le vie respiratorie.
• Radioterapia esterna come terapia palliativa , per alleviare i sintomi e migliorare la qualità della vita .
• Chirurgia per rimuovere un secondo tumore primario .
• Intervento chirurgico per rimuovere il cancro che si è diffuso al cervello, seguito da radioterapia a tutto il cervello.
• Radiochirurgia stereotassica per tumori che si sono diffusi al cervello e non possono essere trattati con un intervento chirurgico.
• Una sperimentazione clinica di nuovi farmaci e combinazioni di trattamenti.
Utilizza la ricerca di studi clinici per trovare studi clinici sul cancro supportati da NCI che accettano pazienti. Puoi cercare studi basati sul tipo di tumore, sull’età del paziente e su dove vengono condotti gli studi. Sono inoltre disponibili informazioni generali sugli studi clinici.
Puoi anche chiedere che ALCASE cerchi la sperimentazione adatta a te.
Il trattamento del carcinoma polmonare non a piccole cellule in stadio IV dopo progressione, recidivato e ricorrente può comprendere quanto segue:
• La chemioterapia .
• Terapia mirata con un inibitore della tirosina chinasi recettore del fattore di crescita epidermico (EGFR) , come erlotinib , gefitinib , afatinib o osimertinib.
• Terapia mirata con un inibitore del linfoma chinasi anaplastico (ALK), come crizotinib , ceritinib , alectinib o brigatinib.
• Terapia mirata con un inibitore del BRAF o un inibitore del MEK, come dabrafenib o trametinib
• Terapia mirata con crizotinib e entrectinib per fermare la produzione di proteine dai geni ALK e ROS1 .
• Immunoterapia con un inibitore del checkpoint immunitario , come nivolumab , pembrolizumab o atezolizumab.
• Una sperimentazione clinica di nuovi farmaci e combinazioni di trattamenti.
Utilizza la ricerca di studi clinici per trovare studi clinici sul cancro supportati da NCI che accettano pazienti. Puoi cercare studi basati sul tipo di tumore, sull’età del paziente e su dove vengono condotti gli studi. Sono inoltre disponibili informazioni generali sugli studi clinici.
Puoi anche chiedere che ALCASE cerchi la sperimentazione adatta a te.
Nuovi trattamenti del NSCLC, ancora in fase di sperimentazione
Questo riepilogo descrive i trattamenti che sono stati studiati negli studi clinici. Potrebbe non menzionare ogni nuovo trattamento in fase di studio. Informazioni sugli studi clinici sono disponibili sul sito del NCI
Chemioprevenzione
La chemioprevenzione è l’uso di droghe, vitamine o altre sostanze per ridurre il rischio di cancro o per ridurre il rischio di recidiva (ritorno). Per il carcinoma polmonare, la chemioprevenzione viene utilizzata per ridurre la possibilità che si formi un nuovo tumore nel polmone.
I Radiosensibilizzanti
I radiosensibilizzanti sono sostanze che rendono più facile uccidere le cellule tumorali con la radioterapia. La combinazione di chemioterapia e radioterapia somministrata con un radiosensibilizzatore è in fase di studio nel trattamento del carcinoma polmonare non a piccole cellule.
Nuove combinazioni
Nuove combinazioni di trattamenti sono continuamente in fase di studio.
Il trattamento per il carcinoma polmonare non a piccole cellule può causare effetti indesiderati.
Per informazioni sugli effetti collaterali causati dal trattamento del cancro, consultare la nostra pagina sugli effetti collaterali .
I pazienti potrebbero voler prendere parte a una sperimentazione clinica.
Per alcuni pazienti, prendere parte a una sperimentazione clinica può essere la migliore scelta curativa. Gli studi clinici fanno parte del processo di ricerca sul cancro. Vengono condotti per scoprire se i nuovi trattamenti antitumorali sono sicuri, efficaci o migliori del trattamento standard .
Molti dei trattamenti standard odierni per il cancro si basano su studi clinici precedenti. I pazienti che prendono parte a una sperimentazione clinica possono ricevere il trattamento standard o essere tra i primi a ricevere un nuovo trattamento.
I pazienti che prendono parte a studi clinici aiutano anche a migliorare il modo in cui il cancro verrà trattato in futuro. Anche quando gli studi clinici non portano a nuovi trattamenti efficaci, spesso rispondono a domande importanti e aiutano a portare avanti la ricerca.
I pazienti possono accedere agli studi clinici prima, durante o dopo l’inizio del trattamento del cancro.
Alcuni studi clinici includono solo pazienti che non hanno ancora ricevuto il trattamento. Altri studi testano trattamenti per pazienti il cui tumore non è migliorato. Esistono anche studi clinici che testano nuovi modi di impedire la recidiva del tumore o che testano il modo di ridurre gli effetti collaterali del trattamento del cancro.
Gli studi clinici si svolgono in molte parti degli Stati Uniti. Informazioni sugli studi clinici supportati da NCI sono disponibili sulla pagina di ricerca degli studi clinici di NCI . Gli studi clinici supportati da altre organizzazioni sono disponibili sul sito Web ClinicalTrials.gov .
Potrebbero essere necessari test di follow-up.
Alcuni dei test che sono stati fatti per diagnosticare il cancro o per determinare lo stadio del cancro possono essere ripetuti. Alcuni test saranno ripetuti per vedere come sta funzionando il trattamento. Le decisioni sull’opportunità di continuare, modificare o interrompere il trattamento possono essere basate sui risultati di questi test.
Alcuni test continueranno ad essere eseguiti di volta in volta dopo la fine del trattamento. I risultati di questi test possono mostrare se la condizione dei malati è cambiata o se il tumore si è ripresentato (recidiva). Questi test sono talvolta chiamati test di follow-up o controlli.